Hepatozelluläres Karzinom (engl.: hepatocellular carcinoma, HCC) bedeutet ein von Leberzellen (Hepatozyten) ausgehender bösartiger (maligner) Tumor. Es ist der eigentliche Leberkrebs und muss von den anderen Tumoren, die in der Leber wachsen können (Metastasen anderer Tumore), unterschieden werden. Das HCC gehört zu den häufigsten Tumoren weltweit. Besonders häufig entwickelt es sich in einer Narbenleber (Leberzirrhose) oder einer virusbedingten Leberentzündung (Virushepatitis: Hepatitis B und C.
→ Leberkrebs – einfach erklärt
→ Therapie von Leberkrebs
Inhaltsverzeichnis
Epidemiologie
In der westlichen Welt kommt das HCC bei ca. 1-3 pro 100 000 Einwohner, in Südafrika und Ostasien bei ca. 50-150 Einwohnern pro Jahr vor. Der Anstieg der Inzidenz in westlichen Ländern beruht auf der Zunahme des Übergewichts und der mit ihr assoziierten nichtalkoholischen Fettleberhepatitis, die eine wichtige Ursache einer Leberzirrhose darstellt, die wiederum das Hauptrisiko für Leberkrebs bedeutet. (1)World J Gastroenterol. 2015 Nov 14;21(42):12003-21. doi: 10.3748/wjg.v21.i42.12003. PMID: 26576088; … Continue reading
Entstehung
Ein hepatozelluläres Karzinom (HCC) entwickelt sich in aller Regel auf dem Boden einer Leberzirrhose aus entarteten Hepatozyten bzw. deren Vorstufen. Dies gilt vor allem in den Fällen, in denen die Leberzirrhose hervorgerufen wird durch
- eine chronische Virushepatitis: Hepatitis B– oder Hepatitis C-Infektion (HBsAg?, Anti-HCV?),
- einen chronischen Alkoholschaden der Leber, oder
- die Eisenspeicherkrankheit Hämochromatose,
- Pilzgifte des Typs der Aflatoxine (kommen in verschimmelten Nahrungsmitteln vor): sie verstärken das Risiko eines HCC vor allem bei vorbestehender Hepatitis B erheblich.
Hepatitis: Eine unerkannt gebliebene Infektion mit dem Hepatitis-B-Virus (HBsAg negativ und HBV-DNA im Serum in PCR nachweisbar) scheint das HCC-Risiko bei HCV-Infektion zu erhöhen. Auch in einer nicht zirrhotischen Leber erhöht eine HBV-HCV-Koinfektion das HCC-Risiko (2)Kubo, S. et al. Cancer 1999; 86: 793-798. Durch Impfung gegen Hepatitis B (HBV-Infektion) sinkt das HCC-Risiko in der Bevölkerung. (3)Cureus. 2023 Nov 26;15(11):e49429. doi: 10.7759/cureus.49429
Hämochromatose: Die HCC-Entstehung bei einer Hämochromatose ist auf eine vererbte Veranlagung für eine übermäßige Aufnahme von Eisen aus der Nahrung zurückzuführen. Sie ist fast immer das Ergebnis der Homozygotie der C282Y-Mutation des HFE-Gens, die zu einer mangelhaften Sekretion von Hepcidin führt. Bei etwa 8-10 % der Hämochromatose-Patienten entwickelt sich ein HCC, fast immer im Stadium einer Leberzirrhose. Es kann sich aber durch vermehrten Eisengehalt der Leber auch ohne Zirrhose und alleine durch vermehrte Eisenzufuhr entwickeln. (4)Liver Cancer. 2014 Mar;3(1):31-40. doi: 10.1159/000343856
Eine Leberzirrhose auf dem Boden einer primär biliären Cholangitis (PBC) oder eines Morbus Wilson hat dagegen kein, oder ein nur gering erhöhtes Risiko eines HCC.
Zum Seitenanfang und Inhaltsverzeichnis
Pathologische Anatomie
Das hepatozelluläre Karzinom bildet zunächst meist lokale Satelitenmetastasen in der Leber.
Typischerweise sind HCCs arteriell besonders gut durchblutet (hypervaskularisiert und entsprechend hyperperfundiert). Pfortaderäste dagegen tragen zur Durchblutung kaum bei. Das hat eine Bedeutung für die Kontrastmittelanschwemmung bei der Diagnostik durch die Kontrastmittelsonographie.
Ein hepatozelluläres Karzinom produziert im Gegensatz zu dem umgebenden normalen Lebergewebe keine Galle. Dies lässt sich zur Erkennung (Diagnostik) durch gallegängige Kontrastmittel ausnutzen, so auch für die Leberszinitigraphie.
Die Tumorzellen können gut, mittelgradig oder auch niedrig differenziert sein. Es wird eine Stadieneinteilung nach der TNM-Klassifikation vorgenommen.
Sonderform
Fibrolamelläres Karzinom
Das fibrolammelläre Karzinom (FL-HCC) ist eine Sonderform des HCC, das sich in einer nicht-zirrhotischen Leber bei Patienten im jüngeren und mittleren Lebensalter entwickelt. Der sonst HCC-typische Tumormarker AFP ist in der Regel negativ. Oft findet sich ein hoher Vitamin-B12-Spiegel im Blut. Es werden 2 Typen unterschieden, das reine FL-HCC und die gemischte Form, die Anteile eines normalen HCC enthält und etwa 25 % aller FL-HCC-Fälle ausmacht. Eine genetische Analyse kann zur Diagnostik verwendet werden (DNAJB1:PRKACA-Fusion) (5)Hepatology. 2018 Oct;68(4):1441-1447. doi: 10.1002/hep.29719..
Das fibrolammelläre Karzinom ist, wenn früh diagnostiziert, meist gut operativ resezierbar. Nicht resezierbare Tumore sind schwer behandelbar. Immuncheckpoint-Inhibitoren (PD-1-Hemmer) sind offenbar wirkungslos, wie Einzelbeobachtungen nahelegen. (6)Visc Med. 2019 Mar;35(1):39-42. doi: 10.1159/000497464. Epub 2019 Feb 12. PMID: 31312648; PMCID: … Continue reading (7)J Med Case Rep. 2021 Mar 16;15(1):132. doi: 10.1186/s13256-021-02695-8. PMID: 33722275; PMCID: … Continue reading
Klinik
Ein hepatozelluläres Karzinom verursacht keine eindeutig hinweisenden Symptome, sondern nur uncharakteristische Oberbauchbeschwerden und allgemeine Mattigkeit, in fortgeschrittenem Stadium Appetitlosigkeit und Gewichtsabnahme bis hin zur Tumorkachexie. Es kann Aszites auftreten. Viele der Beschwerden sind auf eine zugrunde liegende Leberzirrhose zurückzuführen.
Die klinische Stadieneinteilung folgt der Einteilung nach Okuda und berücksichtigt die Tumorgröße, Aszites, Albumin und Serum-Bilirubin. Der CLIP-Score berücksichtigt zudem das AFP. (8)Gut. 2002 Jun;50(6):881-5. Er dient der Vorhersage von Mortalität und Rezidiv und ist dafür besser geeignet als andere Scores, wie die der BCLC-Klassifikation (Barcelona Clinic Liver Cancer). (9)J Gastrointest Oncol. 2018 Aug;9(4):750-761. doi: 10.21037/jgo.2018.05.11.
Diagnostik
Labor
Die Laborwerte sind nicht diagnoseweisend. Eine starke Erhöhung des alpha-Fetoproteins (AFP) kann einen ersten Hinweis geben. AFP ist jedoch nicht immer positiv und beim fibrolammellären HCC regelmäßig negativ. Da Sensitivität und Spezifität nicht ausreichend hoch erachtet werden, dient es nicht als alleiniger Marker zur Frühdiagnostik.
Histologie
Eine gezielte Punktion zur Gewinnung einer Gebebeprobe für die Histologie ist häufig nicht erforderlich und sollte zur Vermeidung einer Tumoraussaat im Stichkanal nur dann erfolgen, speziell wenn die Diagnose mit Hilfe der rein bildgebenden Verfahren zweifelhaft bleibt. Das Risiko für eine Stichkanalmetastasierung soll bei 2 – 3 % liegen. (10)Gut. 2008 Nov;57(11):1592-6 (11)Cancer Treat Rev. 2007 Aug;33(5):437-47
Bildgebende Verfahren

Die Kontrastmittelsonographie ist eine Methode, die es in vielen Fällen ermöglicht, eine solide Raumforderung in der Leber einzuordnen und eine relativ sichere Diagnose eines HCC zu stellen. In eine knotigen Leberzirrhose kann eine Diagnosestellung allerdings problematisch sein. Sie eignet sich mehr zur Verlaufskontrolle als zu frühzeitigen Diagnose in einer zirrhotischen Leber. Verlässlicher und reproduzierbarer sind die CT-und MRT-basierten Verfahren. (12)Cureus. 2020 Jul 14;12(7):e9191. DOI: 10.7759/cureus.9191. PMID: 32818122; PMCID: PMC7426666.
Sonographie

Die Sonographie kann bei genauer Untersuchung HCC-verdächtige Herdbildungen ab einer Größe von 2 -3 cm nachweisen. Kleine Herde sind meist hypoechogen, größere inhomogen mit echoreicheren Arealen. In der Duplexsonographie erkennt man Veneneinbrüche oder eine Pfortaderthrombose. Ein arterielles ins Zentrum führendes Gefäß ist eher für ein HCC als für ein Leberadenom typisch, bei dem ein portalvenöses Gefäß ins Zentrum führt. Es finden sich auch hyperechogene HCC-Herde, die manchmal schwer von Hämangiomen zu unterscheiden sind. In der Hand geübter Diagnostiker ist diese Methode ein unverzichtbares Mittel für eine frühzeitige Diagnostik und Verlaufskontrolle. (13)World J Gastroenterol. 2015 Nov 14;21(42):12003-21. doi: 10.3748/wjg.v21.i42.12003. PMID: 26576088; … Continue reading
Kontrastmittel-Ultraschall

Die Kontrastmittelsonographie lässt oft in der früh arteriellen Phase wegen der arteriell gespeisten Hypervaskularisierung des Tumors Herde erkennen, die sonst nicht nachweisbar sind. Sie ist heute für die HCC-Suche und -Überwachung als einfach durchzuführendes Verfahren unverzichtbar.
Ultraschall-Angiographie
Bei dieser Methode wird Kontrastmittel (CO2-Mikrobubbles) durch einen Katheter selektiv in das zuführende arterielle Gefäß des HCC injiziert und mit Ultraschall die Anreicherung im Tumor beobachtet. Diese Methode wird als sehr sensitiv zur Beurteilung der Vaskularisierung des Tumors gewertet.
Computertomographie
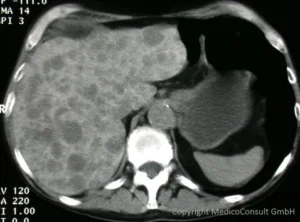
Die Computertomographie (CT) der Leber mit Kontrastmittel ist sehr aussagefähig. Eine hypodense Raumforderung färbt sich mit Kontrastmitteln gleich in der arteriellen Phase rasch an und bleibt länger und stärker kontrastiert als das umgebende Lebergewebe. HCC-Herde können bei Leberverfettung, die zu einer Abnahme der HE führt, maskiert sein. Diagnostisch hinweisend ist die Anfärbung mit Kontrastmitteln in der früharteriellen Phase, während Regeneratknoten und dysplastische Knoten überwiegend portalvenös durchblutet werden.
Hämangiome sind zwar auch arteriell durchblutet; sie füllen sich mit Kontrastmittel jedoch typischerweise irisblendenartig vom Rand her und werden erst in einer späten Phase voll angefärbt (wenn die Markierung eines HCC bereits wieder abnimmt). Die ebenfalls arteriell versorgte FNH (fokal noduläre Hyperplasie) zeigt typischerweise eine Radspeichenstruktur und eine KM-Ausbreitung von einer zentralen Arterie aus. Bei der FNH wird das KM (Kontrastmittel) rasch ausgewaschen.
→ Computertomographie (CT) der Leber.
MRT
Ein hepatozelluläres Karzinom ist im MRT auf T1-gewichteten Aufnahmen meist hypointens, auf T2-gewichteten hyperintens mit unregelmäßigem Mosaikmuster. Durch hepatobiliäre Kontrastmittel kommt es zum früharteriellen Enhancement, das anschließend wieder abnimmt. Kontrastmittel, die vom RES aufgenommen werden (superparamagnetische Nanopartikel, die das normale Lebergewebe dunkler erscheinen lassen, „Schwarzmacher“), lassen den HCC-Herd aus. Kontrastmittel, die von Hepatozyten aufgenommen werden (z. B. Primovist(R) und normales Lebergewebe heller erscheinen lassen („Weißmacher“), zeigen ebenfalls im HCC keine Anreicherung (wie auch Metastasen nicht, aber ganz im Gegensatz zur FNH, die funktionsfähige Hepatozyten enthält.
Szintigraphie
Die Szintigraphie hat sich zur Diagnostik nicht bewährt.
Diagnostik der Ursache
Eine Diagnostik der hauptsächlich infrage kommenden prädisponierenden Faktoren beinhaltet die einer chronischen Hepatitis B, einer Hepatitis C und einer Hämochromatose.
Vorbeugung und Überwachung
Die HCC-Inzidenz kann durch HBV-Impfungen, antivirale Therapien und Maßnahmen zur Aflatoxin-Prävention sowie durch ein genetisches Screening auf eine hereditäre Hämochromatose in belasteten Familien vermindert werden. Eine Leberzirrhose ist per se mit einem erhöhten HCC-Risiko verbunden. Jedoch lässt sich bei chronischen Lebererkrankungen vermeiden, dass es weiter ansteigt. Vermieden werden sollten speziell Alkohol, verpilzte Nahrungsmittel (Aflatoxine), Androgene und Kontrazeptiva. Das durch Übergewicht und die mit ihm verbundene nicht-alkoholische Fettleberhepatitis bedingte erhöhte HCC-Risiko wäre durch frühzeitige Änderung der Lebesweise und Essgewohnheiten anzugehen. (14)Cureus. 2023 Nov 26;15(11):e49429. doi: 10.7759/cureus.49429
Risikopatienten mit Leberzirrhose bei chronischer Hepatitis B, Hepatitis C oder Hämochromatose, sollten wegen erhöhtem HCC-Risiko vorbeugend überwacht werden. Dazu gehören eine regelmäßige Sonographie der Leber möglichst mit Kontrastmittelverstärkung und eine Bestimmung des AFP. (15)Hepatology 2005; 42: 1208-1236 AFP alleine ist wegen zu geringer Sensitivität und Spezifität zur Überwachung und Frühdiagnostik nicht ausreichend. Eine Kontrastmittelsonographie in der Hand eines/einer Geübten ist sehr aussagekräftig. Bei HCC-Verdacht ergänzen CT- und MRT-basierte Untersuchungen. (16)Cureus. 2020 Jul 14;12(7):e9191. DOI: 10.3748/wjg.v21.i42.12003. PMID: 32818122; PMCID: PMC7426666.
Eine frühzeitige Diagnose ermöglicht therapeutisch ein kuratives Verfahren (z. B. Operation, Radiofrequenzablation, Transplantation) anzuwenden. (17)World J Gastroenterol. 2015 Nov 14;21(42):12003-21. doi: 10.3748/wjg.v21.i42.12003. PMID: 26576088; … Continue reading
Therapie des HCC
Es stehen verschiedene Behandlungsmaßnahmen eines hepatozellulären Karzinoms (HCC) mit kurativem Ansatz und solche mit krankheitsverzögerndem und symptommilderndem, palliativem Ziel zur Verfügung. Zu den Behandlungsoptionen gehören
- operative Verfahren inklusive einer Leberteilresektion und einer Lebertransplantation,
- katheterbasierte Verfahren inkl. Verödungstechniken,
- Radiofrequenzablation des Tumors,
- Medikamente inkl. Checkpoint-Inhibitoren.
Berücksichtigt werden Art und Stadium einer evtl. vorliegenden prädisponierenden Erkrankung des Leber.
Tyrosinkinaseinhibitoren und die Immuntherapie von Krebs spielen eine zunehmende Rolle und haben zu einer deutlich verbesserten Prognose eines nicht heilbaren HCC geführt.
Prognose
Die Prognose ist bei großen Tumoren schlecht; die mittlere Überlebensdauer nach Diagnosestellung beträgt etwa 6 Monate. Prognostisch ungünstige Faktoren sind eine Größe > 5 cm, >3 Knoten, eine Gallenwegs- oder Gefäßinfiltration, ein niedriger Differenzierungsgrad und eine fehlende Tumorkapsel. Bei kleinen Tumoren betrug die mittlere Überlebensdauer (in der Aera vor den Tyrosinkinaseinhibitoren) nach 1, 2 und 3 Jahren 81%, 56% und 28%. Bei kleinen Tumoren kann die zugrunde liegende Leberzirrhose für das Gesamtüberleben entscheidender sein als der Tumor. (18)Llovet JM et al. Hepatology 1999; 29: 62-67
→ Auf facebook informieren wir Sie über Neues und Interessantes!
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Verweise
Fachinformationen
- Leberzirrhose
- Klatskin-Tumor
- Lebermetastase
- Lebertransplantation
- Symptome bei Leberkrankheiten
- Laborwerte bei Leberkrankheiten
Informationen für Patienten
- Leberkrebs – einfach erklärt Informationen für Patienten
- Die Leber
- Hepatozyten
- Ernährung bei Lebererkrankungen
Literatur