Lungenkrebs ist eine bösartiger Wucherung der Lungen bzw. des Bronchialsystems.
Lungenkrebs gehört zu den häufigsten Krebsarten. Es werden zwei Haupttypen unterschieden:
- der kleinzellige Lungenkrebs (15 % der bösartigen Lungentumore): Er ist ein hochaggressiver Krebs, der nicht aus dem eigentlichen Lungengewebe stammt (ein neuroendokriner Tumor), und bedarf einer anderen Therapie als die verschiedenen Formen der nicht kleinzelligen Formen.
- der nicht kleinzellige Lungenkrebs: er ist der häufigste Lungenkrebs und wird ganz überwiegend durch Rauchen verursacht. Es werden verschiedene Formen unterschieden, die alle ähnlich behandelt werden.
Die beiden Typen werden oft kurz als Kleinzeller und Nichtkleinzeller bezeichnet und mit SCLC (smal cell lung carcinoma) und NSCLC (non smal cell lung carcinoma) abgekürzt. Die Behandlung beider Hauptformen hat erhebliche Fortschritte gemacht.
Der Lungenkrebs ist von einem Lungenbefall durch Tochtergeschwülste (Metastasen) primär außerhalb der Lungen gelegener Tumoren zu unterscheiden. Oft ist dafür die Untersuchung einer Gewebeprobe erforderlich.
→ Fachinfos siehe hier.
→ Auf facebook informieren wir Sie über Neues und Interessantes!
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Inhaltsverzeichnis
Ursachen
Bei weitem häufigste Ursache des kleinzelligen wie des nicht kleinzelligen Lungenkarzinoms (NSCLC) ist
- inhalatives Rauchen (über 80 %). (1)ESMO Open. 2021 Apr;6(2):100059. doi: 10.1016/j.esmoop.2021.100059
Deutlich seltenere Ursachen sind:
- genetische Veranlagungen: sie herrschen besonders beim Kleinzeller (SCLC) vor, lassen sich aber auch beim Adenokarzinom der Lunge, einem NSCLC, finden.
- Asbest (Dämmmaterial alter Häuser),
- Radon-Gas; Orte besonderer Radon-Belastung siehe Radonkarte von Deutschland des Bundesamts für Strahlenschutz, Radon aus alten Hauswänden, (2)Eur Respir Rev. 2021 Feb 2;30(159):200230. DOI: 10.1183/16000617.0230-2020.
- andere Strahlenquellen
- sonstige chemische Auslöser (z. B. Chrom (IV): DNA-Schädigung; früher in Farbstoffen, z. B. von Lederarmbändern, Kinderspielzeug und auch in Zement enthalten, seit 2015 strenge Grenzwerte oder Verbote), Arsen, Teerstoffe,
- infektiöse Auslöser chronischer Entzündungen (Beispiel: Narbenkarzinom durch eine Tuberkulose),
- Luftverschmutzung (Feinstaub).
Symptomatik
Die vorherrschenden Symptome und Beschwerden sind folgende:
- Husten, der meist schlecht auf eine Behandlung anspricht,
- blutiger Auswurf, blutige Schlieren im Sputum,
- eine „B-Symptomatik“ mit Abgeschlagenheit, Appetitlosigkeit und Gewichtsabnahme: diese Symptome zeigen ein bereits fortgeschrittenes Stadium an.
Die Symptome können je nach Lokalisation und Stadium der Erkrankung unterschiedlich stark ausgeprägt sein.
Paraneoplasien
Gelegentlich kommen zusätzliche Symptome hinzu, die einer Paraneoplasie zuzuordnen sind. Das sind Fernwirkungen des Tumors durch Botenstoffe. Dazu gehören
- Tumoranämie,
- Thromboseneigung,
- Magengeschwüre,
- Nervenlähmungen (Lambert-Eaton-Syndrom),
- Symptome durch Elektrolytverschiebungen im Körper (Hyponatriämie, Hyperkalzämie).
Diagnostik
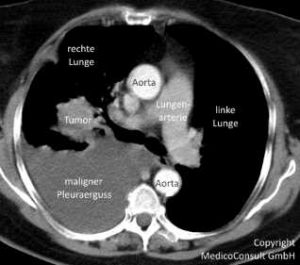
Zur Voraussetzung einer typen- und stadiengerechten Behandlung ist eine genaue Diagnostik erforderlich. Sie umfasst
- eine ausführliche Anamnese mit Erfassung möglicher familiärer Krebsbelastung und Krebs auslösender Faktoren, wie Rauchen. und Feinstaub-Exposition und einer chronischen Tuberkulose,
- die körperliche Untersuchung mit spezieller Suche nach vergrößerten und tumorverdächtigen Lymphknoten (besonders oberhalb der Schlüsselbeine) sowie
- technische Untersuchungen, wie Laborwerte und bildgebende Verfahren.
Technische Untersuchungen
Die Diagnose stützt sich meist auf
- ein bildgebendes Verfahren, wie ein Röntgenbild der Lungen und eine Computertomographie, sowie auf
- die Spiegelung der Atemwege (Bronchoskopie) mit Entnahme einer Gewebeprobe (Biopsie) für eine Untersuchung unter dem Mikroskop (Histologie, histologische Untersuchung).
Laborwerte
Der Umfang der anfänglichen Laborwerte umfasst eine „große Routine“ wie bei einer Tumorsuche (siehe hier). Dazu gehören
- Blutbild, Gerinnungswerte, Elektrophorese, Leberwerte, Nierenwerte, Bauchspeicheldrüsenwerte und Entzündungsparameter.
Das Blutbild soll über eine evtl. bereits eingetretene Anämie informieren.
Die übrigen Parameter geben Auskunft über eine mögliche Organmitbeteiligung, eine Paraneoplasie und für mögliche Begrenzungen einer infrage kommenden Therapie.
Als Tumormarker des Lungenkarzinoms dienen Cyfra 21-1 und NSE. Sie dienen zur Verlaufskontrolle.
Bildgebende Diagnostik
- Röntgenuntersuchungen des Brustbereichs (Thoraxaufnahme in 2 Ebenen) zur Erkennung gröberer tumorverdächtiger Auffälligkeiten (gehört zur allgemeinen Tumorsuche), gefolgt von einer
- Computertomographie der Lungen: zur Erkennung von Größe, Anzahl und Lokalisation von Raumforderungen,
- Sonographie des Abdomens: zur Erkennung von Leberherden und Lymphknotenvergrößerungen, die verdächtig auf Tochtergeschwülste (Metastasen) sind.
- Weitere bildgebende Verfahren, z. B. wenn Knochenmetastasen oder Metastasen im Gehirn gesucht werden sollen.
Behandlung
Die Behandlung richtet sich nach dem Typ des Lungentumors und seiner Ausbreitung. Erforderlich ist dafür eine genaue histologische und bildgebende Diagnostik (s. o.).
Ein Nichtkleinzeller (NSCLC) kann in einem frühen Stadium durch Operation geheilt werden. Diese Chance besteht in 25 % der Fälle dieser Tumore, und zwar in den frühen Stadien I bis IIIa, in denen noch keine Metastasen vorliegen und die lokale Ausbreitung resektabel (operativ entfernbar) ist. Ist keine Operation mehr möglich, werden Kombinationen einer Chemotherapie, meist mit der Basis von Platin oder Cisplatin und einem weiteren spezifisch wirkenden Chemotherapeutikum der dritten Generation angeboten. Solche Medikamente, die an Schaltstellen des Tumorstoffwechsels angreifen (sog. ALK-Hemmer, Tyrrosinkinase-Hemmer) verbessern die Prognose deutlich. Die Überlebensrate nach 5 Jahren liegt laut den verschiedenen Studien zwischen 25 und 73 %. Dazu siehe hier.
Kleinzeller (kleinzelliger Lungenkrebs) sind verwandt mit den neuroendokrinen Tumoren und in aller Regel bei Diagnosestellung nicht mehr operativ heilbar. Sie werden einer Bestrahlungs- und Chemotherapie zugeführt. Häufig werden Kombinationen aus Cisplatin und Irinotecan oder Etoposid verwendet. Die Lebensverlängerung beträgt nur wenige Monate. Bedeutende Fortschritte werden durch eine individualisierte Therapie (im Sinne einer „Präzisionsmedizin“ (3)Signal Transduct Target Ther. 2022 Jun 15;7(1):187. DOI: 10.1038/s41392-022-01013-y ) mit Biologika erzielt.
→ Dazu siehe hier.
Vorbeugung
Die wirksamste Vorbeugung ist ein vollständiger Verzicht auf Rauchen.
Die Einnahme von Aspirin (ASS, Azetylsalizylsäure) senkt das Risiko von Lungenkrebs um etwa 25 %. (4)PLoS Med. 2022 Jan 13;19(1):e1003880. DOI: 10.1371/journal.pmed.1003880. PMID: 35025879; PMCID: … Continue reading
Bei einer familiären Häufung von Bronchialkarzinomen sollte eine besonders sorgfältige Vorsorge getroffen werden. Ein LDCT-Screening (low-dose computed tomography) vermag bei Personen mit hohem Risiko die Lungenkrebsmortalität und die Gesamtmortalität bedeutend zu reduzieren. (5)Prev Med. 2016 Aug;89:301-314. DOI: 10.1016/j.ypmed.2016.04.015
→ Auf facebook informieren wir Sie über Neues und Interessantes!
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Verweise
Literatur