Inhaltsverzeichnis
Das Wichtigste verständlich
| Die Ösophagusvarizenblutung ist eine große Blutung aus gestauten Krampfadern (Varizen) in der Speiseröhre (Ösophagus). Sie stellt eine lebensbedrohliche Komplikation einer fortgeschrittenen Leberzirrhose dar mit einer Mortalitätsrate von etwa 40 % innerhalb der ersten 6 Wochen. Durch neuere Behandlungsmöglichkeiten wurde sie auf 15 % gesenkt. (1)PLoS One. 2015 Jun 22;10(6):e0126525. doi: 10.1371/journal.pone.0126525. PMID: 26098635; PMCID: … Continue reading
Ursache: Die Ösophagusvarizenblutung tritt i. d. R. in der Folge einer Leberzirrhose (Narbenleber), seltener von anderen chronischen Leber-, Herz- und Lungenkrankheiten auf. Zu den Komplikationen gehören Funktionsstörungen aller lebenswichtigen innerer Organe und Schock. Sie hat speziell im Rahmen einer zugrunde liegenden Leberkrankheit eine sehr schlechte Prognose und hohe Sterberate (Mortalität). Diagnostik: Bei Bluterbrechen bei Vorliegen einer Leberzirrhose muss an Ösophagusvarizen als Ursache gedacht werden. Im Ultraschallbild des Oberbauchs ist meistens rasche sowohl eine Leberzirrhose erkennbar, als auch Zeichen eines Pfortaderhochdrucks. Der Nachweis erfolgt durch Spiegelung (Endoskopie) des Speiseröhre, die gleichzeitig eine Therapie ermöglicht. Therapie: Bei einer großen Blutung kommen als erste Maßnahme Medikamente zur Senkung des Pfortaderhochdrucks in Frage (Octreotid, Terlipressin). Wenn der Kreislauf stabil genug ist, kann eine Notfallendoskopie durchgeführt werden. Sie dient der Diagnostik und bietet gleichzeitig die Möglichkeit einer endoskopischen Blutstillung. Dazu kommen verschiedene Methoden infrage, z. B. eine Verödung der blutenden Stelle oder eine eine Gummibandligatur. Auch eine notfallmäßige TIPSS-Anlage hat sich an Zentren bewährt. Vorbeugung: Um eine erneute Blutung zu verhindern stehen verschiedene Maßnahmen zur Verfügung. Besonders effektiv ist die Anlage einer Kurzschlussverbindung von Pfortader zur unteren Hohlvene, z. B. durch einen TIPSS, der im Intervall geplant werden kann. |
Allgemeines
Ösophagusvarizen sind stark erweiterte, variköse Venen in der Speiseröhre, die sich bei einem Pfortaderhochdruck, so bei einer Leberzirrhose, ausbilden. Sie führen Blut aus dem Pfortaderkreislauf unter Umgehung der Leber in das Einzugsgebiet der oberen Hohlvene und tragen so zur Druckentlastung in der Pfortader bei. Sie können plötzlich lebensbedrohlich bluten. Hochrisikovarizen sind besonders prall und weisen auf ihrer Oberfläche rote Stellen (red spots) auf. Zur Vorbeugung (Prophylaxe) und Behandlung stehen Medikamente, endoskopische und andere interventionelle Verfahren zur Verfügung.
→ Zu Ösophagusvarizen siehe hier.
Entstehung
Ursache einer portalen Hypertension (Druckerhöhung im Pfortaderkreislauf) ist eine Abflussstörung des Bluts im Bereich der Leber. Das Blut staut sich bis in die Milz und in den Darm hinein zurück. Die betroffenen Venen werden prall.
Ursachen
- Abflussstörungen (Verschlüsse oder Einengungen) vor oder in der Leber
- an der Leberpforte,
- in der Leber (z. B. Leberzirrhose) oder
- im Bereich der Lebervenen (z. B. Budd-Chiari-Syndrom),
- eine Abflussstörung des Bluts hinter der Leber.
- erhebliche rechtskardiale Stauung: Ursachen können liegen in
- einer chronischen Erkrankung des Herzens
- einer Widerstandserhöhung im kleinen Kreislauf, d. h. in der Lunge, so bei einer Lungenfibrose, einem ausgeprägten Lungenemphysem oder wiederholten (rezidivierenden) Lungenembolien.
Folgen
Folgen einer portalen Hypertension sind sich bildende Umwegskreisläufe zur unteren und oberen Hohlvene hin. Häufig finden sich erweiterte Gefäße
- am Milzhilus, die das Blut zur linken Niere oder zum Magen leiten, oder
- eine wiedereröffnete Nabelvene, die das Blut direkt von der Pfortader im Leberhilus zur Bauchwand leiten, wo sich äußerlich sichtbar erweiterte Venen erkennen lassen (Caput medusae).
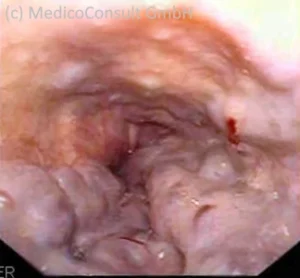
Die zum Magen führenden prallen Venengeflechte sammeln sich zur Speiseröhre (Ösophagus) hin und führen in deren unter der Schleimhaut liegenden Venen, die sich allmählich erweitern und zu Varizen werden. Diese können rupturieren (platzen) und lebensgefährlich bluten.
Zur Gefahr einer Ösophagusvarizenblutung tragen eine gestörte Gerinnung (plasmatische und thrombozytäre Gerinnung) bei, wie sie bei einer fortgeschrittenen Leberzirrhose häufig vorkommen.
Verstärkte Blutungsgefahr bei hyperdynamem Kreislauf
Folge eines Umgehungskreislaufs der Leber (z. B. durch ausgeprägte Ösophagusvarizen) ist auch eine mangelhafte Entgiftung des toxinhaltigen Bluts aus dem Darm. Die Endotoxine des Darms werden normalerweise in der Leber abgefangen und eliminiert. Auch Stoffwechselprodukte, wie das Ammoniak, das zur hepatischen Enzephalopathie beiträgt, gelangt in verstärktem Maße in den großen Kreislauf. Auch Bakterien des Darms umgehen die Leber; als Folge steigt die allgemeine Infektionsneigung. Vasoaktive Substanzen und ein Blutstau im Pfortadersystem führen zu einer Pulsbeschleunigung (Tachykardie) und einem hyperdynamen Kreislaufsyndrom. Ein hyperdynames Kreislaufsyndrom deutet umgekehrt auf einen ausgeprägten Umwegskreislauf, so dass dabei an prall gefüllte Ösophagusvarizen gedacht werden muss.
Diagnostik
An Ösophagusvarizen muss gedacht werden, wenn
- bei der äußeren Inspektion Aszites und erweiterte Bauchwandvenen nachweisbar sind. Ein Caput medusae dagegen kann eine so ausgeprägte Entlastung des Pfortaderhochdrucks bewirken, dass das Blutungsrisiko aus Ösophagusvarizen sinkt.
- klinische Zeichen einer Leberzirrhose vorliegen,
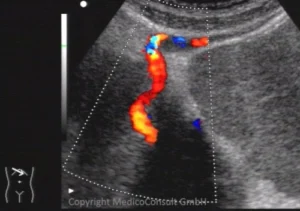
- die Ultraschalluntersuchung der Leber Zeichen einer Pfortaderhochdrucks (Erweiterung, Verlangsamung des Blutstroms) und von Umwegskreisläufen um den Magen ergibt.
Ösophagusvarizen lassen sich am besten endoskopisch nachweisen. Große Varizen (Durchmesser >5 mm) und oberflächliche Gefäßmalformationen („red spots“) werden als Zeichen erhöhter Blutungsbereitschaft gewertet. (2)J Pediatr Gastroenterol Nutr. 2017 Feb;64(2):e44-e48. DOI: 10.1097/MPG.0000000000001362.
Komplikationen
Eine große Ösophagusvarizenblutung führt in der Regel zu einer starken Belastung des Darms mit Eiweiß (Protein) aus dem Blut, welche verdaut und resorbiert werden. Sie überlasten die Entgiftungskapazität der Leber und damit zu einem Anstieg des Ammoniums im Blut. Sie führen zudem zu einem kritischen Blutdruckabfall, der die Durchblutung der lebenswichtigen Organe (Gehirn, Herz, Leber, Nieren) und damit ihre Funktion einschränkt. So erklären sich:
- hepatische Enzephalopathie (Ammoniumanstieg im Blut durch den blutungsbedingten Eiweiß-Load im Darm),
- hyperdyname Kreislaufdysregulation (durch Gegenregulation auf die Senkung des Blutdrucks mit Tachykardie bei Blutdruckabfall),
- Schock,
- Infektionsneigung,
- Leberinsuffizienz,
- hepatorenales Syndrom
Therapie einer Blutung
- Bei akuter Ösophagusvarizenblutung
- Schockbehandlung (Vorsicht: eine zu große Volumensubstitution kann zu erneut prallen Varizen und damit zu einer anhaltenden Blutung führen),
- Octreotid oder Terlipressin zur Senkung des Pfortaderdrucks (wenn eine endoskopische Blutstillung nicht gleich durchführbar ist), (3)Scand J Gastroenterol. 2014 Feb;49(2):131-7
- Baldmöglichste Ösophagogastroskopie (in stabilem Kreislaufzustand) zur Blutstillung. Als Verfahren kommen an erster Stelle Polidokanolinjektionen in Frage. In einigen Fällen kann eine endoskopische Gummiring-Ligatur erfolgreich sein. Oft ist jedoch die Sicht dafür zu schlecht, so dass diese Methode der Zweituntersuchung im Intervall vorbehalten bleibt. (4)Int J Hepatol. 2012;2012:750150. doi: 10.1155/2012/750150.
- Wenn die Kreislaufverhältnisse eine Endoskopie nicht zulassen: Senkstakensonde (max. 12 h, anschließend Gefahr von Druckulzera).
- Bei rezidivierenden, endoskopisch nicht stillbaren Blutungen: Transjugulärer intrahepatischer Stentshunt (TIPSS) oder chirurgischer (z. B. portocavaler) Shunt.
- Bei komplizierten Blutungen (rezidivierende, schwer stillbare Blutungen bei Leberzirrhose im Child B- oder C-Stadium): Octreotid oder Terlipressin + Antibiotika.
Vorbeugung
Prophylaxe einer Erstblutung
Früher galt:
- Bei erhöhter Blutungsgefahr und ohne vorangegangene Blutung: Betablocker (wie Propranolol) zur Senkung der Herzfrequenz und damit des Drucks im splanchnischen Venensystem. Die Senkung kann durch Nitrate gesteigert werden. Ziel: die Senkung des Pfortaderdrucks um > 20% (Kontrolle über Messung des Lebervenenverschlussdrucks).
Die Tendenz heute geht in die Richtung einer Kombinationstherapie aus Ösophagusvarizenligatur plus Propranolol zur Vorbeugung einer Erstblutung.
- Eine Studie mit 144 Patienten mit Hochrisiko-Varizen verglich den Effekt einer Kombination von Ösophagusvarizenligatur plus Propranolol mit der alleinigen Ligatur. Die Wahrscheinlichkeit einer Erstblutung innerhalb von 20 Monaten lag in der Kombinationsgruppe bei 7% und in der Gruppe mit alleiniger Ligatur bei 13%. (5)Am J Gastroenterol. 2005 Apr;100(4):797-804
- Eine große Studie mit 504 Hochrisiko-Patienten (großlumige Varizen, „red spots“) zeigte im Beobachtungszeitraum 32 Blutungen in der Propranolol-Gruppe und nur 6 in der Ligatur- plus Propranolol-Gruppe; die kumulative Blutungswahrscheinlichkeit innerhalb 120 Monaten war 13% in der Propranolol-Gruppe und 4% in der Gruppe der Kombinationstherapie. Die Mortalität allerdings war in beiden Gruppen etwa gleich. (6)Clin Mol Hepatol. 2014 Sep;20(3):283-90
Prophylaxe einer erneuten Ösophagusvarizenblutung
- Ösophagusvarizenligatur: Nach stattgehabter Ösophagusvarizenblutung zeigte eine endoskopische Ligaturbehandlung einen besseren vorbeugenden Effekt bezüglich einer erneuten Blutung als Propranolol. Nach einer mittleren Nachbeobachtung von 25 Monaten von 121 Patienten entwickelten 23 Patienten in der Ligarur-Gruppe und 35 Patienten in der Gruppe mit Nadolol plus Isosorbiddinitrat eine erneute Blutung. (7)Gastroenterology. 2002 Sep;123(3):728-34
- TIPSS: Der transjuguläre portosystemische Stentshunt (TIPSS) ist bezüglich der Prophylaxe einer erneuten Blutung einer endoskopischen Ligaturbehandlung überlegen. In einer Studie an 190 Patienten mit einer mittleren Nachbeobachtungszeit von 20,7 Monaten in der TIPSS-Gruppe und 18,7 Monaten in der Ligaturgruppe kam es in der TIPSS-Gruppe zu erneuten Blutungen bei 11 Patienten, in der Ligaturgruppe dagegen zu 31 Blutungen. Auch im Überleben schnitt die TIPSS-Gruppe deutlich besser ab (nach 1 Jahr 92 % versus 79 %, nach 2 Jahren 89 % versus 64,9 %). (8)World J Gastroenterol. 2012 Dec 28;18(48):7341-7 Zu einem ähnlichen Ergebnis bezüglich einer Sekundärprophylaxe kommt eine neuere chinesische Studie. (9)J Huazhong Univ Sci Technolog Med Sci. 2017 Aug;37(4):475-485. doi: 10.1007/s11596-017-1760-6. Epub … Continue reading
- Operativer portosystemischer Shunt: Er scheint einer Cochrane-Auswertung zufolge eine etwas größere Erfolgsrate aufzuweisen als ein TIPSS. (10)Cochrane Database Syst Rev. 2018 Oct 31;10(10):CD001023. doi: 10.1002/14651858.CD001023.pub3. PMID: … Continue reading Allerdings ist der Stellenwert wegen der zunehmenden Beherrschung der TIPSS-Komplikationen rückläufig. (11)Can J Gastroenterol Hepatol. 2022 Sep 17;2022:1382556. DOI: 10.1155/2022/1382556
→ Auf facebook informieren wir Sie über Neues und Interessantes!
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Verweise
- Ösophagusvarizen
- Transjugulärer intrahepatischer Stentshunt (TIPS)
- Leberzirrhose
- Portale Hypertension
- Hepatische Enzephalopathie
Literatur