Non-Hodgkin-Lymphome
Artikel aktualisiert am 17. Dezember 2022
Non-Hodgkin-Lymphome (NHL) sind eine heterogene Gruppe von malignen Lymphknotenvergrößerungen bzw. von Wucherungen lymphatischen Gewebes (Lymphome), die sich nicht als Hodgkin-Lymphome einordnen lassen. Die NHL machen etwa 5% aller malignen Tumore aus.
Die Klassifikation der Non-Hodgkin-Lymphome ist umfangreich und wandelt sich ständig. Die WHO-Einteilung von 2016 enthält erneut verschiedene Anpassungen. (1)Expert Rev Hematol. 2017 Mar;10(3):239-249. DOI: 10.1080/17474086.2017.1281122 . Epub 2017 Jan … Continue reading
→ Vergleiche auch: Hodgkin-Lymphom
→ Auf facebook informieren wir Sie über Neues und Interessantes.
→ Verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO – mit Lexikonfunktion.
Inhaltsverzeichnis
Histologie und Typen
Übersicht der Einteilung der Non-Hodgkin-Lymphome nach Malignität und Zuordnung der Lymphozyten :
- niedrig maligne NHL (dominieren im Alter)
- niedrig maligne B-Zell-Lymphome
- niedrig maligne T-Zell-Lymphome
- hochmaligne NHL (dominieren in der Jugend)
- hoch maligne B-Zell-Lymphome
- hoch maligne T-Zell-Lymphome
Weitere Unterteilungen nach differenzierter histologischer und histochemischer Untersuchung :
Zu den niedrigmalignen NHL, die aus B-Zellen hervorgehen gehören
- die chronische lymphatische B-Zell-Leukämie (B-CLL)
- das lymphoplasmozytoide Immunozytom (Morbus Waldenström)
- das multiple Myelom
- andere Lymphomtypen
Zu den niedrigmalignen NHL, die aus T-Zellen hervorgehen gehören
- die chronische lymphatische T-Zell-Leukämie (T-CLL)
- Mukosis fungoides
- Sézary-Syndrom
- andere Lymphomtypen
Zu den hochmalignen NHL, die aus B-Zellen hervorgehen, gehören
- das Burkitt-Lymphom
- immunoblastisches NHL
- andere Lymphomtypen
Zu den hochmalignen NHL, die aus T-Zellen hervorgehen, gehören
- das immunoblastisches NHL
- andere Lymphomtypen
Entstehung
Genetische Grundlagen
Die Ursache der Non-Hodgkin-Lymphome (NHL) ist weitgehend ungeklärt. Wie beim Morbus Hodgkin scheint eine genetische Disposition (familiäre Häufung) zu bestehen. Die verantwortlichen genetischen Anomalien sind weitgehend unbekannt.
- Es wird vermutet, dass ein genetischer Polymorphismus des DNA-Reparaturgens XRCC1 (X-ray repair cross-complementing group 1) (Arg194Trp SNP) zu einem erhöhten NHL-Risiko beiträgt (2) Eur J Med Genet. 2016 Feb;59(2):91-103.
- Auch ist ein Polymorphismus inflammatorischer Response-Gene (TLR9, IL4, TAP2, IL2RA, FCGR2A, TNFA, IL10RB, GALNT12, IL12A and IL1B), also von Genen, die die Entzündungsreaktionen des Körpers beeinflussen, mit dem Risiko eines NHL assoziiert (3)PLoS One. 2015 Oct 8;10(10):e0139329. doi: 10.1371/journal.pone.0139329..
- Eine durch eine Mutation von Oberflächenrezeptoren bedingte Überfunktion eines Signalwegs von Lymphozyten führt zur Bildung eines Proteinsuperkomplexes (Superkomplex My-T-BCR aus MYD88, TLR9 und BCR) und ist mit der Entwicklung eines B-Zell-Lymphoms assoziiert. (4)Nature. 2018 Jun 20. doi: 10.1038/s41586-018-0290-0
Auslöser
Für die Auslösung eines Non-Hodgkin-Lymphoms sind möglicherweise eine Virusinfektion und zudem eine immunologische Abwehrschwäche verantwortlich. Oft bleibt der Auslöser einer Lymphomkrankheit unbekannt.
- Das Epstein-Barr-Virus (EBV) und AIDS scheinen eine Rolle zu spielen, denn das in Afrika bekannte Burkitt-Lymphom ist EBV-assoziiert.
- Nach der Chemotherapie eines Morbus Hodgkin kann sich ein NHL als Zweittumor entwickeln.
- Eine Lymphomkrankheit kann sich auch im Rahmen einer chronischen Hepatitis C entwickeln.
→ Über facebook informieren wir Sie über Neues auf unseren Seiten!
Klinik
Symptome: Die Syptome der Non-Hodgkin-Lymphome sind unspezifisch. Dazu gehören Abgeschlagenheit, Nachtschweiß, Gewichtsverlust, Fieber. Wenn solche Symptome vorliegen, werden sie im Zusammenhang mit dem Verdacht auf eine Tumorerkrankung als B-Symptomatik bezeichnet.
Unspezifische Bauchbeschwerden können durch paraaortale und mesenteriale Lymphome bedingt sein; eine Sonographie des Abdomens macht auf den Befund aufmerksam.
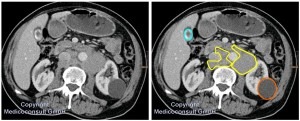
Klinischer Untersuchungsbefund: Es finden sich Lymphknotenschwellungen (Hals, Achseln, Supraklavikulargruben, Leisten), evtl. eine Hepatomegalie und Splenomegalie (Hepatosplenomegalie). Bei Befall können die Rachenmandeln vergrößert sein. In einigen Fällen findet sich der Primärherd in intestinalem Gewebe (MALT-Lymphom, Lymphom im Mukosa-assoziierten lymphoiden Gewebe), worauf man z. B. durch unspezifische intestinale Beschwerden stößt, die zu einer Endoskopie veranlassen.
Klinische Einteilung
Die klinische Einteilung der Non-Hodgkin-Lymphome richtet sich wie die des Hodgkin-Lymphoms nach der Ann-Arbor-Klassifikation:
| Stadium | |
| I | Befall nur einer Lymphknotenregion |
| II | Mehrere Lymphknotenregionen auf der gleichen Seite des Zwerchfells |
| III | Lypmhknotenregionen auf beiden Seiten des Zwerchfells |
| IV | Zusätzlicher Befall extralymphatischer Organe oder Gewebe (Leber, Knochenmark, Lungen etc.) |
→ Über facebook informieren wir Sie über Neues und Interessantes.
Diagnostik
Diagnosesicherung: Die Diagnostik der Non-Hodgkin-Lymphome verläuft im wesentlichen wie beim Morbus Hodgkin. Erster Anhalt für eine Lymphomerkrankung durch die klinische Untersuchung (Lymphknotenvergrößerungen am Hals, in den Achseln und/oder den Leisten), durch den Nachweis von Lymphknotenvergrößerungen (bis hin zu Lymphknotenpaketen) im Röntgenbild des Thorax oder im Ultraschallbild des Abdomens.
Die weitere Diagnostik beinhaltet:
- Computertomographie (CT) oder Magnetresonanztomographie (MRT) des Thorax und des Abdomens,
- Lymphknotenbiopsie und Histologie (ggf. auch Milzhistologie),
- Knochenmarkbiopsie,
- bei hochmalignen NHL sollte wegen des häufigen Befalls des Zentralnervensystems (ZNS-Befall) auch eine CT bzw. eine MRT des Gehirns und eine Liquorpunktion erfolgen.
In besonderen Fällen kann eine PET-Untersuchung weiter helfen. Beweisend ist der histologische Befund. Die Laborwerte sind nicht diagnoseweisend.
Laborbefunde
Ein Hypogammaglobulinämie (erkennbar in der Elektrophorese) kann erster Hinweis auf eine Lymphomerkrankung sein.
Die LDH ist bei jedem vermehrten Zellumsatz erhöht und kann indirekt Aufschluss über die Aktivität der Erkrankung (und damit auch über den Therapieerfolg) geben.
Lediglich bei der CLL findet man eine absolute Lymphozytose bei Leukozytenzahlen bis über 100.000/μl und Gumprechtsche Kernschatten.
Therapie
Beim niedrig malignen NHL ist ein sehr langsamer Spontanverlauf zu erwarten, so dass eine Chemotherapie oft erst bei Einsetzen einer subjektiven Symptomatik erwogen wird. (5)Clin Lymphoma Myeloma Leuk. 2018 Apr;18(4):249-256. doi: 10.1016/j.clml.2018.02.003.
Beim hoch malignen NHL wird frühzeitig mit einer Chemotherapie begonnen. Bei zerebralem Befall, der beim hochmalignen NHL häufig vorkommt, werden Chemotherapeutika intrathekal (in das Nervenwasser) appliziert.
- CHOP (Cyclophosphamid + Hydroxydaunomycin + Oncovin (=Vincristin) + Prednisolon) kommt für viele maligne Lymphome als Therapie-Schema in Betracht. R-CHOP: Kombination mit Rituximab.
- Der spezifische Anti-CD20-Antikörper Rituximab ist bei Nachweis von CD20-Oberflächenantigenen wirksam.
- Der Makrophagen-Immun-Checkpoint CD47 ist ein Ziel für eine neue Immuntherapie von Tumoren geworden. Er ist ein „Selbst-Protein“, das in vielen Tumoren überexprimiert wird. (6)Crit Rev Oncol Hematol. 2020 Aug;152:103014. doi: 10.1016/j.critrevonc.2020.103014. Epub 2020 Jun … Continue reading Zusammen mit Rituximab wirkt die Hemmung durch den Checkpoint-Inhibitor 5F9 günstig bei aggressiven und indolenten Non-Hodgkin-Lymphomen. (7)N Engl J Med. 2018 Nov 1;379(18):1711-1721. DOI: 10.1056/NEJMoa1807315. PMID: 30380386.
Die Studienlage der Non-Hodgkin-Lymphome ändert sich durch Einführung neuer Biologika ständig. Die Differenzierung der abnormalen Lymphozyten über eine Genanalyse bezüglich Mutationen in TP53, IGHV, SF3B1, Deletion in Chromosom 11 kann bei der Auswahl der neuen Therapien entscheidend helfen.
Therapie des häufigsten NHL: Das diffuse großzellige B-Zell-Lymphom macht etwa 30-40% aller NHL aus. Es ist jedoch zu 60-70% durch aggressive Chemotherapie (R-Chop: Rituximab, Cyclophosphamid, Hydroxydaunorubicin, Vincristin, Prednison) heilbar. (8)Anal Cell Pathol (Amst). 2019 Dec 16;2019:8586354. doi: 10.1155/2019/8586354. PMID: 31934533; … Continue reading Therapieversager werden hoffentlich bald durch Entwicklung neuer Immun-Checkpoint-Inhibitoren (ICI) neue Therapieoptionen zu erhalten. (9)Antibodies (Basel). 2020 May 20;9(2):17. doi: 10.3390/antib9020017. PMID: 32443877; PMCID: … Continue reading
Neue Entwicklungen
Biologika ermöglichen oft eine sehr zielgerichtete und hocheffektive Therapie. Zum Beispiel können Pl3K-Hemmer, wie Idelalisib, und BTK-Hemmer, wie Ibrutinib und Acalabrutinib, auch bei der Behandlung schwer therapierbarer B-Zell-Lymphome und auch noch bei einem Relaps nach Chemotherapie wirksam sein. (10)Clin Cancer Res. 2017 Mar 1;23(5):1149-1155. doi: 10.1158/1078-0432.CCR-16-1431. Mehr zu Biologika siehe hier.
Alemtuzumab (ein Antikörper gegen das Oberflächenantigen CD52 auf malignen und auch auf normalen Lymphozyten) wurde erfolgreich bei Patienten mit einem Relaps eingesetzt. (11)Ther Adv Hematol. 2012 Dec;3(6):375-89. doi: 10.1177/2040620712458949.
Bendamustin, ein Chemotherapeutikum, das zu den Alkylanzien gehört, ist bei der CLL/SLL als wirksam getestet worden, vor allem in Kombination mit Rituximab. (12)Haematologica. 2018 Jul;103(7):1209-1217. doi: 10.3324/haematol.2018.189837 (13)Br J Haematol. 2016 Apr;173(2):283-91. doi: 10.1111/bjh.13957
Venetoclax ist ein oraler Inhibitor von Bcl-2 (B-Zell-Lymphom-2), einem anti-apoptotischen Protein, das bei etwa 95% der CLL-Patienten (CLL: chronisch lymphozytäre Leukämie) überexprimiert ist. Es wurde bei Krankheitsprogression als wirksam getestet. (14)Pharmacoeconomics. 2018 Apr;36(4):399-406. doi: 10.1007/s40273-017-0599-9. (15)Blood. 2017 Jun 22;129(25):3362-3370. doi: 10.1182/blood-2017-01-763003. Bei der AML (akute myeloische Leukämie), die nicht intensiv chemotherapiert werden kann, führt es zusammen mit hypomethylierenden Agenzien zu einer Remissionsverlängerung. (16)Am J Hematol. 2021 Feb 1;96(2):208-217. doi: 10.1002/ajh.26039. Epub 2020 Nov 10. PMID: 33119898.
Gezielte Hemmung von Signalwegen: Einige Lymphome beruhen auf einem angeheizten Signalweg in Lymphozyten, der von speziellen Oberflächenrezeptoren der Zellen ausgeht. Sie sind aufgrund besonderer Mutationen dauerhaft überaktiv (gain-of-function mutations). Eine Hemmung eines in diesem Signalweg bedeutsamen Enzyms (Bruton’s Tyrosinkinase, BTK) mit Ibrutinib führt in 37% dieser Fälle zu einem Ansprechen. Die höchste Ansprechrate mit 80% fand sich bei Tumoren mit zwei Mutationen (CD79B und MYD88L265P). Bei ihnen spielt die Bildung eines Proteinsuperkomplexes, die durch den Signalweg angestoßen wird, eine zentrale Rolle. Lässt er sich nachweisen, so ist Ibrutinib als Zusatzmedikation voraussichtlich wirksam (s. o.). (17)Nature 560, pages 387–391 (2018)
→ Auf facebook informieren wir Sie über Neues auf unseren Seiten!
→ Verstehen und verwalten Sie Ihre Laborwerte mit der Labor-App Blutwerte PRO!
Verweise
Autor der Seite ist Prof. Dr. Hans-Peter Buscher (siehe Impressum).
Literatur
| ↑1 | Expert Rev Hematol. 2017 Mar;10(3):239-249. DOI: 10.1080/17474086.2017.1281122 . Epub 2017 Jan 29. PMID: 28133975; PMCID: PMC5514564. |
|---|---|
| ↑2 | Eur J Med Genet. 2016 Feb;59(2):91-103 |
| ↑3 | PLoS One. 2015 Oct 8;10(10):e0139329. doi: 10.1371/journal.pone.0139329. |
| ↑4 | Nature. 2018 Jun 20. doi: 10.1038/s41586-018-0290-0 |
| ↑5 | Clin Lymphoma Myeloma Leuk. 2018 Apr;18(4):249-256. doi: 10.1016/j.clml.2018.02.003. |
| ↑6 | Crit Rev Oncol Hematol. 2020 Aug;152:103014. doi: 10.1016/j.critrevonc.2020.103014. Epub 2020 Jun 2. PMID: 32535479. |
| ↑7 | N Engl J Med. 2018 Nov 1;379(18):1711-1721. DOI: 10.1056/NEJMoa1807315. PMID: 30380386. |
| ↑8 | Anal Cell Pathol (Amst). 2019 Dec 16;2019:8586354. doi: 10.1155/2019/8586354. PMID: 31934533; PMCID: PMC6942707. |
| ↑9 | Antibodies (Basel). 2020 May 20;9(2):17. doi: 10.3390/antib9020017. PMID: 32443877; PMCID: PMC7345008. |
| ↑10 | Clin Cancer Res. 2017 Mar 1;23(5):1149-1155. doi: 10.1158/1078-0432.CCR-16-1431. |
| ↑11 | Ther Adv Hematol. 2012 Dec;3(6):375-89. doi: 10.1177/2040620712458949. |
| ↑12 | Haematologica. 2018 Jul;103(7):1209-1217. doi: 10.3324/haematol.2018.189837 |
| ↑13 | Br J Haematol. 2016 Apr;173(2):283-91. doi: 10.1111/bjh.13957 |
| ↑14 | Pharmacoeconomics. 2018 Apr;36(4):399-406. doi: 10.1007/s40273-017-0599-9. |
| ↑15 | Blood. 2017 Jun 22;129(25):3362-3370. doi: 10.1182/blood-2017-01-763003. |
| ↑16 | Am J Hematol. 2021 Feb 1;96(2):208-217. doi: 10.1002/ajh.26039. Epub 2020 Nov 10. PMID: 33119898. |
| ↑17 | Nature 560, pages 387–391 (2018) |
