Das Wichtigste
Das Bronchialkarzinom (Lungenkrebs, engl.: lung carcinoma) ist eine bösartige Neubildung im Bereich der Atemwege und Lungen, die für 14 % aller Todesfälle durch Krebs verantwortlich ist. Hauptursache ist Rauchen. Eine genetischen Belastung fördert die Entstehung. Hinsichtlich der Behandlung gibt es neue Entwicklungen.
Zwei Haupttypen unterschieden, der kleinzellige und der nicht kleinzellige Lungenkrebs (SCLC: small cell lung cancer; NSCLC: non small cell lung cancer). Der NSCLC ist mit 80 – 85 % der weitaus häufigere Typ, wovon das Adenokarzinom der Lunge am häufigsten vorkommt. NSCLC und SCLC werden unterschiedlich behandelt.
Die Diagnose wird geklärt durch Röntgenuntersuchungen und eine Spiegelung der Atemwege (Bronchoskopie) mit Gewinnung einer Gewebeprobe für eine feingewebliche Untersuchung (Histologie).
Die Behandlung richtet sich nach Ausbreitung und Typ. wobei spezielle Tumormarker die Wahl der infrage kommenden Medikamente mitbestimmen. Eine Präzisionsmedizin, die sich auf die individuell aktiven wachstumsfördernden Signalwege richtet, hat die die Prognose deutlich verbessert.
Typen
Folgende Typen des Lungenkrebses werden unterschieden:
- Kleinzeller: kleinzelliges Bronchialkarzinom (small cell lung cancer, SCLC),
- Nicht-Kleinzeller : großzelliges Bronchialkarzinom, z. B. Adenokarzinom (non-small cell lung cancer, NSCLC), Plattenepithekarzinome (etwa 30 % der NSCLC), 1
- andere, seltene Tumore.
Je nach der Lage wedren das zentrale und das periphere Bronchialkarzinom unterschieden.
Symptome
Die Symptome entstehen stadienabhängig und umfassen
- Appetitverlust,
- Gewichtsverlust bis hin zur Tumorkachexie,
- Husten,
- Hämoptyse (blutiges Sputum).
Begleiterkrankungen
Das Bronchialkarzinom ist häufig mit folgenden Symptomen und Krankheiten assoziiert:
- Thrombosen, Thrombophlebitis saltans,
- Magenulkus,
- Hyperkalzämie-Syndrom,
- neuromuskuläre Störungen (Lambert-Eaton-Syndrom),
- IADH-Syndrom,
- Tumoranämie.
Paraneoplasien
Der Tumor neigt dazu, paraneoplastische Symptome hervorzurufen. Zu ihnen gehören vor allem:
- Thrombophilie (Neigung zu Thrombose und Lungenembolie, häufig)
- Inappetenz und Gewichtsabnahme
- Lambert-Eaton-Syndrom mit Muskelschwäche (meist bei kleinzelligem Bronchialkarzinom, Differenzialdiagnose zur Myasthenia gravis)
- Hyperkalzämie-Syndrom (Erhöhung von PTH-Aktivität)
- Polyzythämie (durch Erythropoetin-ähnliche Substanz)
Komplikationen
Das Bronchialkarzinom kann selbst eine Reihe von Komplikationen auszulösen: Retentionspneumonie, Atelektase (zusammengefallener Lungenabschnitt ohne Belüftung), Phrenikus- und Rekurrensparese mit Stimmveränderung (Heiserkeit), Hämoptoe (Blutsturz).
Metastasierung
Das Bronchialkarzinom metastasiert häufig in Knochen, Leber, Nebenniere und Gehirn.
Diagnostik
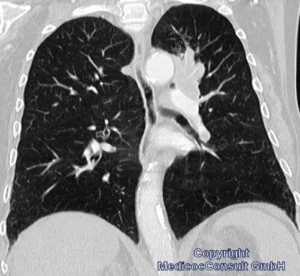
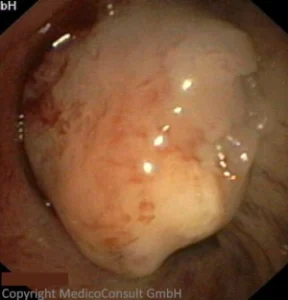
Die ersten Zeichen, die eine genauere Diagnostik veranlassen, sind meist Husten mit blutigen Schlieren im Schleim oder Bluthusten (Hämoptoe) und beginnende Atemnot. Daraufhin werden technische Untersuchungen indiziert:
- Röntgenbild der Lungen: Es findet meist bereits im herkömmlichen Röntgenbild sich eine „Verschattung“, die auf eine Raumforderung oder einen nicht beatmeten Lungenbezirk weist. Zur Diagnostik kleinerer Raumforderungen ist die Computertomographie geeigneter.
- Computertomographie des Brustraums (CT des Thorax): es lassen sich Raumforderungen abgrenzen und ihre Lage zu Blutgefäßen und Atemwege feststellen. Auch lassen sich Ausläufer in die Umgebung und Tochtergeschwülste (Metastasen) in der Nachbarschaft erkennen.
- Spiegelung der Atemwege (Bronchoskopie): Sie ermöglicht eine genaue Diagnose mit Einschätzung einer Blutungsbereitschaft und einer Verlegung der Atemwege und mit der Möglichkeit einer Gewebeprobenentnahme (Biopsie).
- Histologie: die Untersuchung der durch Biopsie gewonnenen Gewebeprobe unter dem Mikroskop (Histologie) ist für die Diagnostik des Tumortyps beweisend.
- Ausbreitungsdiagnostik: Um zu erkennen, ob der Tumor bereits zu Tochtergeschwülsten geführt hat, wird eine Ausbreitungsdiagnostik erforderlich. Metastasen werden oft in den Lungen, der Leber, im Knochen, in den Nebennieren und im Gehirn gefunden. Geeignete technische Untersuchungen sind die Sonographie des Abdomens, die Computertomographie des Thorax, des Abdomens und des Gehirns, die Skelettszintigraphie, ein PET-CT (sehr empfindlich, Diagnostik kleiner untypisch gelegener Herde möglich).
- Zellfreie DNA (cfDNA) und zirkulierende Tumorzellen (liquid biopsy) sind Marker für das Ansprechen einer Therapie eines SCLC. 2 Auch im NSCLC lassen sich durch liquid biopsy prognostische Marker (EGFR-Mutationen) bestimmen, die eine Biopsie von Lungengewebe ersetzen und bei der Wahl einer Therapie helfen können. 3
Prognostische Faktoren
Der systemische Immunentzündungsindex (SII) ist ein Index, der auf der Anzahl der peripheren Blutplättchen, Neutrophilen und Lymphozyten beruht.
SII = Thrombozytenzahl × Neutrophile/Lymphozyten
SII reflektiert das Gleichgewicht zwischen Entzündungsreaktion und Immunantwort. Er stellt einen Biomarker für verschiedene Tumore inkl. für das NSCLC dar. Patienten mit einem hohen Immunentzündungsindex (SII) haben ein schlechteres progressionsfreies und Gesamtüberleben. 4 5
Vorbeugung und Überwachung
Die wirksamste Vorbeugung des Bronchialkarzinoms ist ein Verzicht auf Rauchen.
Aspirin hat sich in Studien als vorbeugendes Prinzip herausgestellt. Eine Studie zeigt, dass die Einnahme von Aspirin (ASS, Azetylsalizylsäure) das Risiko um etwa 25 % senkte. In der Studiengruppe bekam statistisch je 125 Patienten mit COPD (einer chronischen Lungenkrankheit), die über 5 Jahre ASS bekommen haben, einer weniger ein Lungenkarzinom. Nebenwirkungen waren vermehrtes Bluthusten, nicht aber ein erhöhtes Gesamtrisiko für Magen-Darm-Blutungen. 6
LDCT-Screening
Bei starkem Rauchen und familiärer Häufung von Bronchialkarzinomen ist eine intensive Vorbeugung indiziert. Eine Vorsorge durch LDCT-Screening (low-dose computed tomography) vermag bei ihnen die Lungenkrebsmortalität und die Gesamtmortalität bedeutend zu reduzieren. 7 In den USA wird empfohlen, dass starke Raucher (Raucheranamnese von 20 Packyears) im Alter von 50 bis 80 Jahren ein jährliches Screening auf Lungenkrebs durchführen lassen sollten, sofern sie nicht innerhalb der letzten 15 Jahre damit aufgehört haben. 8
Überwachung und Frühdiagnose
Exosome im Blut, die aus Tumorzellen stammen, können diagnostisch wertvolle Biomarker beinhalten. Sie lassen sich in einer Blutprobe prüfen (liquid biopsy). Die Serumexosome miR-128-3p und miR-33a-5p eignen sich laut einer Untersuchung als Biomarker für ein groß angelegtes NSCLC-Screening. 9
Therapie
Die Behandlung des Bronchialkarzinoms unterscheidet sich je nach dem Stadium, dem vorliegenden Histologischen Typ (SCLC bzw. NSCLC) und den nachweisbaren Onkogenen.
→ Dazu siehe hier.
→ facebook: Neues und Interessantes!
→ Labor-App Blutwerte PRO – mit Lexikonfunktion
Verweise
→ Lungenkrebs – einfach erklärt
→ Therapie des Bronchialkarzinoms
→ Rauchen aufhören
- Therapie des Bronchialkarzinoms
- Lungenkarzinom – Falldarstellung
- Tumorerkrankungen
- Paraneoplasie
- Husten
- Bluthusten
- Immuntherapie von Krebs
Patienteninfos
Weiteres
Anhang
Entstehung des Bronchialkarzinoms
Umweltfaktoren
Zigarettenrauchen ist bei weitem die häufigste Ursache. Feinstaub z. B. durch den Straßenverkehr erhöht das Lungenkrebsrisiko (siehe hier). Karzinogene, die Lungenkrebs auslösen können sind vor allem Asbest, Arsen, Teerstoffe, radioaktive Substanzen, Radon (in Hauswänden).
Chronische Entzündungen und Umbauvorgänge
Das Narbenkarzinom z. B. nach einer Tuberkulose (meist ein Adenokarzinom) ist eine Folge der chronischen Entzündung.
Bakteriom der Bronchialschleimhaut
Bestimmte Bakterienstämme in der Lungenschleimhaut verändern das lokale Immunsystem und unterhalten Entzündungen. Über diesen Weg können sie Lungenkrebs auslösen. Bei Mäusen mit einer genetischen Krebsveranlagung (Kras-Mutation und p53-Verlust) lässt sich dem entsprechend die Krebsentstehung durch Antibiotika unterdrücken. 10 Inzwischen gilt ein Einfluss spezifischer Mikroben auf die lokale Immunreaktion bei der Krebsentwicklung in der Lunge als gesichert. Daher wird angenommen, dass auf sie gerichtete Therapien, inklusive einer Beeinflussung von Immun-Checkpoints und proinflammatorischen Signalwegen, neue Therapiemöglichkeiten versprechen 11.
Genetische Veranlagung
Eine genetische Veranlagung erhöht das Risiko von Lungenkrebs erheblich.
Beim Kleinzeller (SCLC) finden sich Mutationen in den Tumorsuppressorgenen TP53 und RB1 sowie Veränderungen im Chromosom 3p und der Gene JAK2, FGFR1 und MYK. 12
Beim Adenokarzinom der Lunge (gehört zu den NSCLC) finden sich Mutationen von EGFR, KRAS, HER2 und BRAF. 13 Die bedeutendsten Onkogene entstammen Mutationen des KRAS-Gens. In einer Studie hatten 27% von 1655 Patienten mit Adenokarzinomen der Lunge eine solche Mutation. Ihr mittleres Überleben war tendenzmäßig kürzer als bei Patienten ohne eine solche-Mutation. 14
Bei etwa 85 % der „Nichtkleinzeller“ (NSCLC) findet sich eine besonders starke Ausprägung eines Zellrezeptors, der das Wachstum anregt. Es handelt sich um den epidermalen Wachstumsfaktor-Rezeptor (EGFR), der bei einer bestimmten Mutation (del19 EGFR) besonders stark exprimiert (gebildet) wird. Wenn diese Mutation nachweisbar ist, können EGFR-Tyrosinkinasehemmer eine gute Behandlungsoption sein (s. u.). Mutationen im EGF-Rezeptor (Rezeptor des Epidermal Growth Factors, EGFR) an einer Stelle, die eine mit ihm verbundene Tyrosinkinaseaktivität kodiert (z.B. del19 EGFR) , können zu einer dauerhaften Aktivierung der Zellteilungsprozesse und damit zur Förderung des Tumorwachstums, der Metastasenbildung und der Blutversorgung des Tumors (Angiogenese) führen. Solch eine Mutation findet sich am häufigsten bei Adenokarzinomen und häufiger bei Frauen, bei asiatischen Patienten und bei Rauchern. Gefitinib, Afatinib, Erlotinib, Dacomitinib, Osimertinib, Icotinib und ähnliche Substanzen hemmen die EGFR-Aktivität und führen zu einer Lebensverlängerung bei fortgeschrittenem NSCLC. 15 16 17
Genetische Signaturen: Die SCLCs werden laut ihren genetischen immunhistochemischen Signaturen in vier biologisch unterschiedliche Subtypen eingeteilt, nämlich SCLC-A, SCLC-N, SCLC-P und SCLC-I, was eine unterschiedliche Behandlung mit Checkpoint-Inhibitoren ermöglichen soll. 18
- Clin Chest Med. 2011 Dec; 32(4):669-92.[↩]
- Transl Lung Cancer Res. 2022 Oct;11(10):1995-2009. doi: 10.21037/tlcr-22-273.[↩]
- Front Oncol. 2020 Oct 8;10:572895. doi: 10.3389/fonc.2020.572895[↩]
- J Clin Lab Anal. 2019 Oct;33(8):e22964. doi: 10.1002/jcla.22964[↩]
- Int J Environ Res Public Health. 2020 Oct 30;17(21):7995. DOI: 10.3390/ijerph17217995[↩]
- PLoS Med. 2022 Jan 13;19(1):e1003880. DOI: 10.1371/journal.pmed.1003880. PMID: 35025879[↩]
- Prev Med. 2016 Aug;89:301-314. DOI: 10.1016/j.ypmed.2016.04.015[↩]
- JAMA. 2021 Mar 9;325(10):962-970. DOI: 10.1001/jama.2021.1117[↩]
- J Thorac Dis. 2023 May 30;15(5):2616-2626. DOI: 10.21037/jtd-23-398[↩]
- Cell. 2019 Jan 25. pii: S0092-8674(18)31654-4. doi: 10.1016/j.cell.2018.12.040.[↩]
- Front Immunol. 2025 Jul 24;16:1614731. doi: 10.3389/fimmu.2025.1614731[↩]
- Clin Lung Cancer. 2016 Sep;17(5):325-333. doi: 10.1016/j.cllc.2016.05.014[↩]
- Surg Today. 2018 Jan;48(1):1-8. doi: 10.1007/s00595-017-1497-7[↩]
- J Thorac Oncol. 2019 Feb 5. pii: S1556-0864(19)30097-8. doi: 10.1016/j.jtho.2019.01.020.[↩]
- Cochrane Database Syst Rev. 2021 Mar 18;3(3):CD010383. DOI: 10.1002/14651858.CD010383.pub3.[↩]
- Curr Opin Oncol. 2015 Mar; 27(2):87-93.[↩]
- Lancet Oncol. 2015 Feb; 16(2):141-51.[↩]
- Cancers (Basel). 2022 Aug 3;14(15):3772. DOI: 10.3390/cancers14153772.[↩]
